Il piatto tibiale rappresenta una delle regioni anatomiche del corpo umano maggiormente sollecitate dalle forze di carico.
Le fratture del piatto tibiale possono essere in grado di alterare non solo il il normale allineamento del ginocchio, ma anche la sua stabilita’ ed il grado di movimento.
Sir Astley Cooper fu il primo a descrivere queste fratture gia’ nel 1825.
Presentano un variabilita’ estrema con un range che va dalla semplice frattura stabile con minimo spostamento, fino a quelle piu’ complesse con interessamento di entrambi i piatti tibiali.
Il trattamento di queste ultime rappresenta una vera e propria sfida anche per il chirurgo di maggior esperienza.
Anatomia
Il piatto tibiale e’ la porzione prossimale della tibia che si articola con la parte distale del femore ed insieme alla rotula costituiscono l’ articolazione del ginocchio.
La superficie del piatto tibiale e’ costuita da una area anatomica di carico mediale e una laterale divise da una area centrale non soggetta al carico, l’ eminenza intercondiloidea, sulla quale trovano inserzione il menisco mediale, il menisco laterale ed i legamenti crociati.


INCIDENZA
Le fratture del piatto tibiale rappresentano circa l’ 1,3% di tutte le fratture e colpiscono il sesso maschile piu frequentemente del sesso femminile. I due gruppi maggiormente interessati da queste fratture sono i pazienti in giovane e media eta’ ed i pazienti piu’ anziani. Nei primi la causa e’ frequentemente un trauma ad alta energia come l’ incidente stradale, traumi sportivi o le cadute dall’ alto. Nel secondo gruppo a causa dell’ osteoporosi puo’ essere sufficiente un trauma a bassa energia come una semplice caduta.
Complessivamente le cause vanno ricercate nel 52% dei casi negli incidenti della strada, nel 17% per cadute e per il 5% in seguito ad attivita’ sportive o ricreative. Il meccanismo di frattura piu’ frequente e’ una forza applicata in valgo con una componente di carico assiale sul ginocchio.
VALUTAZIONE
La valutazione iniziale del paziente prende in considerazione il tipo di trauma, la presenza o meno di lesioni associate e le caratteristiche della frattura. I traumi ad alta energia sono associati frequentemente a lesioni di altri organi o altre strutture ossee.
Prima del trattamento delle fratture il paziente deve essere valutato secondo i principi di emergenza al fine di escludere patologie tali da mettere a rischio la vita del paziente.
E’ inoltre di primaria importanza valutare e documentare la presenza di lesioni vascolonervose. E’ necessario continuare per tutto il periodo pre e e perioperatorio una attenta osservazione clinica alla ricerca di possibili segni di sindrome compartimentale o lesione arteriose.
In presenza di fratture esposte, in considerazione dell’ elevata possibilità di contaminazione batterica, un abbondante debridment con lavaggio e copertura della ferita, associato alla terapia antibiotica, riduce la percentuale d’ infezione. In generale l’ impiego delle cefalosporine offre una copertura appropriata per quanto riguarda i germi gram positivi. Nelle esposizioni conseguenti ad incidenti della strada e’ corretto aggiungere amminoglicosidi per ottenere una copertura sia sui gram positivi che i gram negativi.
La diagnostica per immagini e’ una parte fondamentale della valutazione generale , perchè consente di determinare il tipo di frattura e la pianificazione operatoria.
Inizialmente è sufficiente la radiografia nelle proiezioni anteroposteriore e laterale.
La Tomografia Computerizzata, consente una visione della frattura nelle tre dimensioni e una analisi piu’ dettagliata dell’ architettura ossea.
Nei traumi ad alta energia, nel caso si sospetti una lesione vascolare con insufficiente perfusione dell’ arto, si rendono necessari esami come doppler ultrasuoni e l’ angiografia.
La Risonanza Magnetica consente una valutazione anche delle strutture capsulolegamentose associate alla frattura.
CLASSIFICAZIONE DELLE FRATTURE
Esistono principalmente 3 classificazioni, la classificazione AO di Muller adottata dalla OTA (Orthopaedic Trauma Association), la classificazione di Moore, e la classificazione di Schatzker derivante da uno studio del 1979. A tutt’ oggi quest’ ultima e’ ancora quella maggiormente utilizzata. Divide le fratture in 6 gruppi sulla base delle caratteristiche anatomiche. I risultati e la prognosi vanno peggiorando dal tipo I al VI
Vediamole nel dettaglio
Tipo I e’ una frattura semplice verticale del piatto tibiale laterale.
Tipo II e’ una frattura semplice con decorso verticale associata ad una area di depressione del piatto tibiale laterale.
Tipo III e’ una pura depressione della parte centrale del piatto tibiale laterale.
Tipo IV e’ la frattura isolata del piatto tibiale mediale.
Tipo V e’ la frattura di entrambi i piatti tibiale mediale e laterale.
Tipo VI e’ la frattura di entrambi i piatti tibiali in associazione alla frattura della diafisi e della metafisi.

SINTOMI
– Dolore in corrispondenza del ginocchio che peggiora poggiando il peso sull’
arto interessato.
– Tumefazione intorno al ginocchio con limitazione dell’ articolarita’.
– Deformita’ del ginocchio e della gamba.
– Sensazione di freddo e di alterata sensibilita’ del piede in presenza di lesioni
vascolari o neurologiche

TRATTAMENTO
Le fratture del piatto tibiale possono essere trattate chirurgicamente o non ed esistono rischi e benefici in entrambi i tipi di trattamento. Dipende dal tipo di frattura dal grado di scomposizione, dalle richieste funzionali, dall’ eta’ del paziente e dalle condizioni di salute in generale.
In generale le fratture tipo I, II, III con un grado di scomposizione o depressione < di 2 mm o con angolazione < di 5° o con instabilita’ in varo o in valgo in estensione < di 10 °, possono essere trattate non chirurgicamente.
Le fratture tipo IV, V, VI, se non esistono controindicazioni di carattere generale, richiedono tutte il trattamento chirurgico.



Il trattamento non chirurgico prevede un periodo di immobilizzazione con tutore o gesso a ginocchiera per non oltre le 4 settimane seguito da ulteriore 4 settimane di non carico. Il paziente puo’ iniziare a muovere il ginocchio gia’ dopo le prime 3/4 settimane.
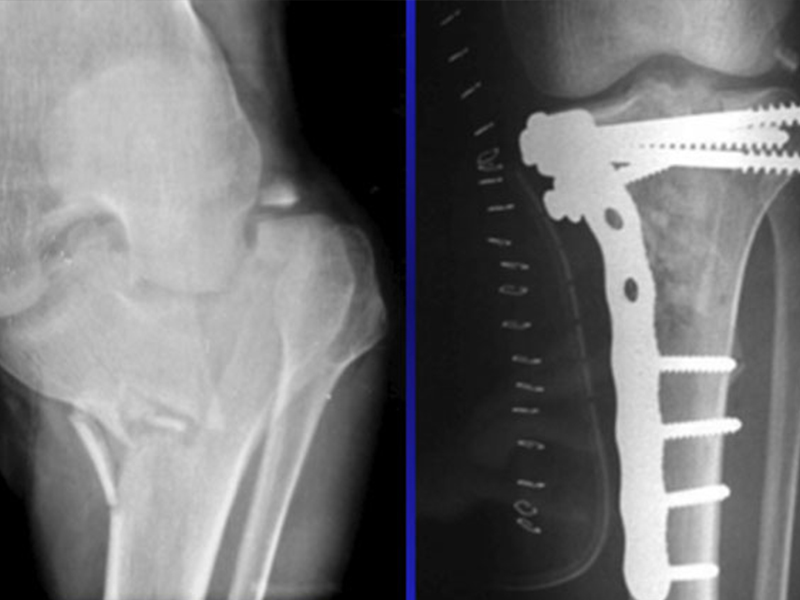
Per quanto riguarda il trattamento chirurgico, l’ obbiettivo che si prefigge e’ quello di ristabilire il corretto asse del ginocchio, ridurre i frammenti e stabilizzarli consentendo cosi’ una precoce mobilizzazione del ginocchio.
Le opzioni del trattamento chirurgico includono la stabilizzazione mediante viti percutanee, osteosintesi a cielo aperto con placche e viti e nei casi piu’ gravi,con lesione dei tessuti molli, il fissatore esterno.
Nei casi nei quali è presente una depressione del frammento articolare osteocartilagineo all’ interno della frattura, e’ necessario ricreare se possibile il piano articolare sollevando il frammento stesso e riempiendo l ‘osso sottostante con dei trapianti ossei provenienti dal paziente stesso o trapianti di osso sintetico.
Congruenza, stabilita’ e articolarita’ sono i requisiti principali ai quali bisogna mirare nel trattamento delle fratture del piatto tibiale.

LESIONI LEGAMENTOSE ASSOCIATE
L’ energia necessaria a fratturare il piatto tibiale è di solito sufficiente a causare anche una lesione delle strutture capsulolegamentose del ginocchio. Infatti in associazione alle lesioni ossee possono essere presenti le lesioni dei menischi, dei legamenti collaterali e i crociati in quasi il 50 % dei casi.

Se da una parte la riduzione della frattura ed una stabile fissazione, consentano una precoce mobilizzazione, dall’ altra, la stabilita’ legamentosa e la presenza dei menischi sono importanti per il risultato a lungo termine.
Una prima valutazione clinica spesso non e’ sufficiente ad evidenziare lesioni legamentose; l’ apparente lassita’ in varo o in valgo o in anteroposteriore puo’ infatti essere causata dalla mobilita’ della frattura stessa . La diagnosi clinica è possibile solo a riduzione e stabilizzazione eseguita se non addiruttura a consolidazione avvenuta.
La Risonanza Magnetica offre le possibilita’ diagnostiche non invasive nel valutare accuratamente le lesioni meniscali e legamentose intra e extraarticolari, tanto da ricoprire oggi un ruolo importante nel planning preoperatorio.
Anche l’ impiego dell’ artroscopia nelle fratture del piatto tibiale è di valido ausilio durante l’ intervento di riduzione e stabilizzazione percutanea o a cielo aperto delle fratture in quanto permette riconoscimento ed il trattamento delle patologie intraarticolari associate.
Alcuni studi confermano che le fratture tipo II e IV di Schatzker sono a rischio maggiore di lesioni concomitanti meniscali e legamentose.
E’ consigliabile la riparazione, in associazione al trattamento chirurgico della frattura, delle sole strutture laterali. La lesione del legamento collaterale interno ha ottime potenzialita’ di guarigione senza ricorrere alla ricostruzione chirurgica. Nelle lesione del legamento crociato anteriore e’ preferibile valutare il grado di lassita’ ed instabilita’ a guarigione ossea avvenuta, prima di procedere a procedure ricostruttive secondarie.
DOPO IL TRATTAMENTO
A fine di prevenire la rigidita’ del ginocchio, lo specialista ortopedico decidera’ quando rimuovere il tutore e iniziare la flessione, sulla base delle condizioni cutanee, dei tessuti molli e sulla stabilita’ della frattura dopo il trattamento chirurgico e non. La mobilizzazione precoce inizia di solito con esercizi passivi di mobilizzazione del ginocchio eseguiti con gradualita’ dal fisioterapista.
Per cominciare a camminare caricando parzialmente il peso del corpo sull’ arto fratturato e’ necessario aspettare il controllo radiografico a 2 mesi dal trattamento che consente di valutare il grado di consolidazione ossea. Per una consolidazione completa che permetta il carico totale senza l’ ausilio dei bastoni e’ invece necessario aspettare 3 mesi o piu’.
In considerazione dei carichi importanti sostenuti dal piatto tibiale le complicanze possibili sono la riduzione dell’ articolarità, l’ instabilita’ e l’ artrosi tardiva del ginocchio.
Le fratture del patto tibiale sono il risultato di un trauma ad alta o bassa energia. Il tipo ed il grado di scomposizione rappresentano un fattore importante nella valutazione del trattamento da adottare. L’ obbiettivo finale e’ la prevenzione della rigidita’, dell’ instabilita’ e dell’ artrosi tardiva del ginocchio e di un risultato funzionale insoddisfacente.

Tscherne H, Lobenhoffer P
Tibial plateau fractures. Management and expected results
Perry CR: Fractures of tibial plateau.
Istr. Course Lect. 1994: 43:119-126
Tscherne H, Lobenhoffer P
Tibial plateau fractures. Management and expected results.
Clin. Orthop 1993; 292: 87-100